主办:佑安肝病感染病专科医疗联盟遗传代谢性肝病专业委员会;中华医学会肝病学分会遗传代谢性肝病协作组
总编辑:段钟平
本期责任主编:侯维
执行编辑:郑素军,於海天,侯维
本期目录
一、主编致辞
二、学术进展
三、临床资讯
四、联系方式
月报撰稿及简评专家主要为中华医学会肝病学分会遗传代谢性肝病协作组、佑安肝病感染病专科医疗联盟遗传代谢性肝病专业委员会,以及其他相关领域专家。
“学术进展”:速览最新重要文献,了解遗传代谢性肝病的科研前沿!
“临床资讯”:提供典型病例、名家讲座等信息,共享临床诊治奥妙!
一、主编致辞
布加综合征(Budd-Chiari Syndrome, BCS) 是指由于肝静脉(Hepatic Veins, HV)流出道和/或肝段下腔静脉(Inferior Vena Cava, IVC)阻塞导致肝脏血液回流障碍,进而引发门静脉高压和肝功能损害的一组临床综合征。其本质是肝脏的“淤血性”疾病,病因多样,病理生理复杂,临床表现可从无症状到暴发性肝衰竭不等。
肝脏的血液供应约75%来自门静脉,25%来自肝动脉,但几乎所有的血液(约95-100%)都需通过肝静脉汇入下腔静脉,最终回流至右心房。当肝静脉主干或其开口、或肝段下腔静脉发生阻塞时,会表现为以下特点:
1.肝脏淤血:血液在肝窦内淤滞,窦后压力升高。
2.肝细胞损伤:淤血导致肝细胞缺氧、坏死。
3.门静脉高压:肝窦压力传导至门静脉系统,形成门静脉高压,导致腹水、脾大、食管胃底静脉曲张等并发症。
4.侧枝循环开放: 机体代偿性开放体循环与门静脉系统之间的侧枝循环(如腹壁静脉、脐静脉、奇静脉与半奇静脉系统、椎静脉丛等)。
BCS 总体发病率较低,在青少年群体中更为罕见,估计儿童及青少年发病率约为百万分之一。成人BCS常与获得性易栓倾向相关,如骨髓增殖性肿瘤、抗磷脂综合征、阵发性睡眠性血红蛋白尿症等。而青少年BCS的病因构成更为多样和复杂,主要包括以下几类:
1.膜性梗阻:下腔静脉肝段的膜性狭窄或闭锁是亚洲、南非等地青少年BCS的突出病因。这种膜性结构被认为是胚胎发育过程中下腔静脉与右心房连接处异常所致。它通常导致单纯性或主要累及下腔静脉的阻塞。
2.血栓性阻塞:可由遗传性易栓症或获得性高凝状态(如炎症性肠病、肾病综合征、口服避孕药等)引起,可累及肝静脉和/或下腔静脉。
3.其他罕见原因:静脉受压(肿瘤、囊肿、脓肿)、血管炎、外伤、感染、特发性等。
在青少年BCS中,下腔静脉膜性梗阻和遗传性易栓症的比例相对高于获得性血栓性疾病。
根据阻塞的主要部位,BCS可分为:
1.肝静脉型(Hepatic Vein Type) :阻塞主要位于肝静脉主干或其开口,最为常见。
2.下腔静脉型(Inferior Vena Cava Type): 阻塞主要位于肝段下腔静脉,甚至靠近心房入口处的膜性狭窄。此型可伴有下腔静脉高压综合征(双下肢水肿、色素沉着、溃疡,腹壁及背部静脉曲张血流方向向上)。
3.混合型(Mixed Type): 同时存在肝静脉和下腔静脉的显著阻塞。
BCS临床表现取决于阻塞的部位、范围、速度、侧枝循环建立的程度以及是否合并基础疾病。青少年患者中,腹痛较为常见,多为右上腹或上腹部胀痛。可有腹水,且为顽固性,是门静脉高压和肝窦高压的直接后果。肝脏淤血导致肝脏肿大,可有触痛。部分患者有下肢水肿、静脉曲张及色素沉着/溃疡,这是下腔静脉阻塞的表现。肝脏淤血可出现程度不一的黄疸,肝功能异常。个别患者会出现急性或暴发性起病,表现为突发腹痛、肝肿大、腹水、黄疸、肝性脑病,甚至肝衰竭,多见于广泛急性血栓形成。下腔静脉膜性狭窄的患者更常见为慢性隐匿起病,逐渐进展。
BCS的诊断需要结合临床表现、影像学检查和实验室检查。影像学检查是确诊的核心,筛查可选择血管超声:可显示肝静脉/下腔静脉血流异常(缺失、反向、湍流)、腔内血栓或膜状结构、肝内侧枝循环、肝实质不均质改变、腹水等。进一步明确诊断可行CT/MRI 血管成像,血管造影仍是诊断的“金标准”,可直接显示阻塞部位、长度、侧枝循环,并为介入治疗提供路径。对于计划行介入治疗的膜性狭窄病例尤其重要。肝活检并非诊断必需,但可显示特征性的肝窦扩张淤血、肝细胞萎缩坏死等,有助于评估肝纤维化程度和排除其他肝病。
介入治疗是治疗BCS,特别是下腔静脉膜性狭窄的首选和主要方法。经皮腔内血管成形术对于下腔静脉的膜性狭窄是首选治疗,通过球囊导管扩张狭窄部位。当腔内血管成形术效果不佳(弹性回缩、再狭窄率高)或存在节段性闭塞时,可考虑植入金属支架。需谨慎选择支架类型和位置,尤其是靠近心房入口处,需考虑对心房功能的影响。经颈静脉肝内门体分流术主要适用于肝静脉阻塞为主、不适合腔内血管成形术或介入开通失败的患者,通过在肝内建立门静脉与肝静脉/下腔静脉的分流道降低门脉压力。
本期月报报道的这例患者,隐匿起病,在外院辗转2月余,主要围绕肝硬化进行查因,先后排除了病毒性肝炎、药物因素、肝豆状核变性、自身免疫性肝病等常见原因。也进行了全外显子基因检测,未发现明确的遗传性肝病致病基因。后再次复查腹部CT发现肝淤血表现,完善血管B超提示下腔静脉肝段隔膜样结构,最终经血管造影明确诊断。
该患儿前期未能及时诊断的原因,一方面考虑患者膜性狭窄部位过于靠上,位于下腔静脉近右心房入口处,处于CT或B超扫描范围的边缘;另一方面,肝脏淤血与肝硬化有类似的表现,密度不均、结节感,且有侧枝循环形成,难与肝硬化进行鉴别。本病例提示,不明原因的肝硬化患者,特别是低龄、青少年患者,要想到血管性疾病这一大类。多学科会诊和反复阅片有助于及时调整思路。

侯维
首都医科大学附属北京佑安医院,肝病中心一科,主任医师
中华医学会感染病学分会青年委员
北京感染病学分会委员
北京医学会肝病学分会青年委员
二、学术进展
Pubmed最新重要文献速览(长按文末二维码或“阅读原文”可下载)
1.开发和验证基于影像组学的 Budd-Chiari 综合征相关胃食管静脉曲张患者静脉曲张出血预测模型(World journal of gastroenterology, 2025, IF=5.40; Q1区)
2.基于多核的机器学习模型开发与验证 Budd-Chiari 综合征复发风险(Frontiers in physiology, 2025, IF=3.40; Q1区)
3.Budd-Chiari 综合征患者血管内治疗后发生肝细胞癌的临床特点及危险因素分析(Digestive and liver disease, 2025, IF=3.80; Q2区)
4.Budd-Chiari 综合征纤维化的组织学分级(Indian journal of gastroenterology, 2025, IF=2.10; Q3区)
5.抗磷脂综合征患者血管性肝病:一项全国性回顾性多中心研究(Rheumatology, 2025, IF=4.40; Q1区)
6.综述:Budd-Chiari 综合征的干预措施(Abdominal radiology, 2025, IF=2.20; Q2区
7.病例报道:Budd-Chiari 综合征中的膜性腔静脉闭塞和“淋浴喷头”样静脉阻塞(Clinical gastroenterology and hepatology, 2025, IF=12.00; Q1区)
8.病例报道:表现为Budd-Chiari 综合征的肝淀粉样变性(Curēus,2025, IF=1.30; Q2区)
9.病例报道:由家族聚集性Budd-Chiari 综合征引起的严重腹壁静脉曲张和慢加急性肝衰竭(Digestive and liver disease, 2025, IF=3.80; Q2区)
10.病例报道:真性红细胞增多症患者继发于骨髓纤维化的 Budd-Chiari 综合征(Curēus, 2025, IF=1.30; Q2区)
三、临床资讯
3.1 病例分享:一例布加综合征患者
患者男性,13岁。因“发现肝大2月余”于2024-10-16入院。
现病史:
患儿于2月余前无明显诱因出现感冒,咳嗽,外院查体发现肝大。于当地医院住院,完善检查:ALT 14U/L,AST 26U/L,TBil 48 μmol/L,DBil 13μmol/L;铜蓝蛋白、血尿异常代谢性疾病筛查未见异常,EBV-DNA、CMV-DNA阴性, 甲、乙、丙、戊肝阴性,抗核抗体谱阴性, 腹部超声示肝实质回声增粗、肝内多发高回声结节,腹腔积液。考虑肝硬化,病因不明确。后进一步就诊于北京某医院,住院检查提示: ALT 16 U/L,AST 30 U/L,TBil 42 μmol/L,DBil 11 umol/L;肝脏超声示肝实质弥漫性损害,肝内多发实性结节,脾大,脾血窦开放,腹腔积液;肝脏弹性示肝脏硬度22.3kPa;门静脉及肝静脉超声未见明显异常;腹部增强CT示肝脏增大,密度欠均匀,增强扫描病变可见结节状强化,肝脏右叶小片状静脉期强化,延迟扫描仍强化程度增高,高于相邻肝脏实质强化。门静脉左支远侧血管迂曲、管径增宽,并与增宽的右侧内乳静脉似吻合。脾脏增大,脾静脉增宽,左肾静脉增宽,汇入增宽的左侧腰静脉,右侧腰静脉、奇静脉增宽。肝穿病理诊断: 肝纤维化,不除外遗传代谢疾病;基因检测示UGT1A1基因 A(TA)7TAA杂合变异,c.-3275T>G杂合变异,c.686 C>A杂合变异。予患者诊断肝硬化失代偿期、腹水,给予保肝退黄(多烯磷脂酰胆碱、熊去氧胆酸)、引流腹水等治疗。现患儿偶有乏力,余无不适,为进一步明确诊治收住我科。患者自发病以来,精神状态好,食量无变化,睡眠无改变,大便正常,小便正常,体重无变化。
既往史、个人史、家族史:否认其他既往病史。否认吸烟史,否认饮酒史。父亲体健,母亲为乙肝小三阳,HBV-DNA阳性,未抗病毒治疗。
入院查体:神志清,皮肤巩膜无黄染,双肺呼吸音粗,心律齐,腹平软,全腹无压痛、反跳痛,肝肋下100px,质软,无触痛,肝区叩击痛(+),脾脏肋下未触及,Murphy征(-),移动性浊音(-),肠鸣音正常,颜面部及双下肢无水肿。
入院后辅助检查:
血常规:WBC 4.06×109/L、HGB 129 g/L、PLT 156×109/L。
肝肾功、凝血:TBil 33μmol/L、DBil 15μmol/L、ALB 39g/L、胆碱脂酶 5404U/L、肌酐35μmol/L;PTA 66%。
病因学化验:异栓症筛查组合正常;血脂、乳酸及肌酸激酶无明显异常;CMV DNA、EBV DNA阴性;甲乙丙戊肝病毒学标志物阴性;免疫球蛋白7.93g/L、甲胎蛋白4.97ng/mL;自身免疫抗体、肝抗原谱、抗线粒体M2亚型抗体均阴性。尿便常规未见异常。
肝脏弹性:CAP 158dB/m、E 26.8kPa。
肝静脉彩超:肝左静脉与肝中静脉共同干可能。
门脉系统彩超:未见明显异常。
下腔静脉超声: 下腔静脉肝段隔膜样结构可能。
骨穿: 骨髓增生未见明显异常。
胸部X线计算机体层增强扫描:静脉注射造影剂后观,主动脉、肺动脉主干及所见大分支内造影剂密度均匀,各大血管边界清晰,奇静脉及半奇静脉开放,未见其他明显异常强化。
上腹部动脉+门脉+下腹部动脉CT三维成像(图1):
1、肝淤血改变,考虑布加综合征可能性大,请结合临床;2、肝右叶强化结节,良性结节可能,建议复查;3、脾略大,侧支循环形成。
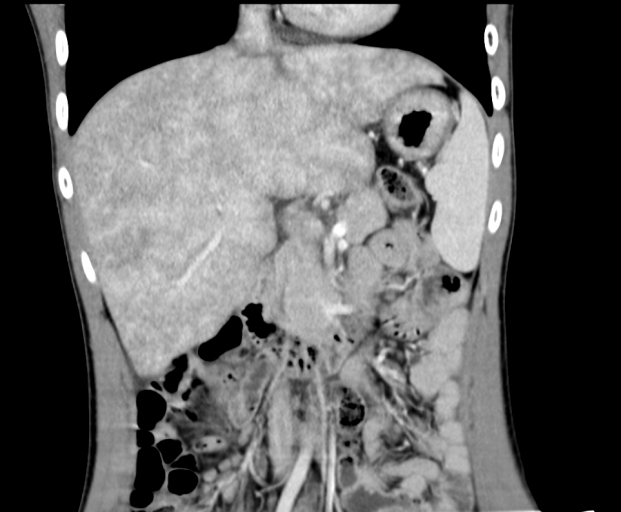
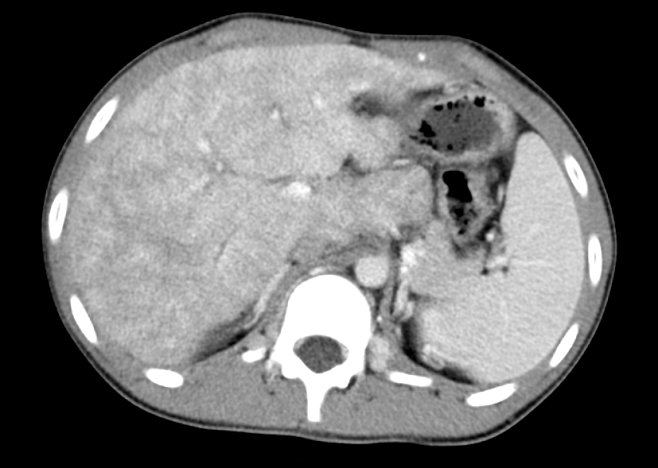
图1.上腹增强CT结果
胃镜: 慢性非萎缩性胃炎。
肝穿病理(会诊): 静脉回流障碍,淤血性肝纤维化,布加综合征可能性大,请结合影像分析。
诊疗经过:
入院后完善检查,患者总胆红素升高,以间接胆红素升高为主,结合UGT1A1基因变异,考虑Gilbert综合征。
患者腹部影像学提示肝淤血改变,院外已完善肝穿检查,组织院内多学科会诊:1.影像科: 患者腹部增强影像学提示肝淤血、侧枝循环形成。2.病理科:肝穿组织中央区纤维隔形成,伴周围肝窦扩张,窦周纤维化,存在淤血性肝纤维化。3.介入科: 目前影像学及肝脏病理均支持布加综合征表现,可进一步完善下腔静脉造影明确诊断。
经与家属充分知情同意后,患儿于2024-11-4行下腔静脉造影术,术中可见下腔静脉近右心房入口处闭塞,侧枝血管形成,下腔静脉压力13mmHg。
综上,结合患者临床表现及下腔静脉造影结果,诊断:布加综合征。建议患者介入科、心血管外科继续治疗。
2024-11-4下腔静脉造影术视频
最终诊断:
布加综合征
肝纤维化
Gilbert综合征
慢性非萎缩性胃炎
院外进一步就诊情况:
此后患儿于外院介入放射科住院,于2024-12-02在局麻下行DSA下行下腔静脉造影及测压+下腔静脉球囊扩张+肝静脉造影及测压术。术中可见:1.下腔静脉-右心房处闭塞,可见腰升静脉等侧枝显影。2.肝静脉造影显示: 肝右、肝左静脉显影,开口通畅。3.测下腔静脉肝后段压力21.125pxH20、下腔静脉肾静脉水平压力550pxH20。结论:下腔静脉近右心房处闭塞,肝右、肝左静脉通畅,符合布-加氏综合征。(图2)

图2.DSA下行下腔静脉造影情况
术后复查造影显示下腔静脉血流通畅。测右心房压力8.125pxH20,下腔静脉肝后段压力10.125pxH20,下腔静脉肾静脉水平压力11.125pxH2O,肝右静脉压力375pxH20,肝左静脉压力375pxH20。术后予保肝、抗凝、抗感染、水化、营养支持等对症支持治疗。
术后1周(2024-12-9)复查肝脏血管超声: 符合布加综合症下腔静脉球囊扩张术后,下腔静脉血流通畅,建议定期复查。
术后1月(2025-1-16)肝脏血管超声下腔静脉血流通畅。
3.2 供稿专家简介

侯维
首都医科大学附属北京佑安医院,肝病中心一科,主任医师
中华医学会感染病学分会青年委员
北京感染病学分会委员
北京医学会肝病学分会青年委员

王晓晓
首都医科大学附属北京佑安医院,肝病中心一科,主治医师
四、联系方式
▶投稿邮箱:yichuandaixie2020@163.com(用于征集典型病例、PPT或委员会动态信息)
▶联系电话:010-83997658
▶联系地址:北京市丰台区右安门外西头条8号佑安医院C楼7层

